Paziente di sesso femminile , 75 anni con febbre , tosse e emottisi.
Esegue Rx torace che evidenzia opacità medio basale sinistra di verosimile natura parassitaria.
Esegue quindi ecografia addome, che evidenzia una voluminosa formazione di tipo cistico in S5-S6 di circa 11cm x 9cm, con caratteristiche ecografiche compatibili con cisti parassitaria con “ segno della ninfea” di tipo CE3 secondo la classificazione World Health Organization Informal Working Group on Echinococcosis (WHO-IWGE), confermata dopo epatectomia.
Discussione:
L'Echinococcosi è una parassitosi, ubiquitaria nel mondo, sostenuta dalle forme larvali del genere Echinococcus (la specie E. granulosus è la più frequente in Sardegna).
L'uomo rappresenta l'ospite intermedio (accidentale). L'infezione infatti avviene per ingestione di alimenti contaminati da uova o per stretto contatto con canidi parassitati (ospiti definitivi). Essa può talvolta rimanere asintomatica per lungo tempo, e si localizza generalmente nei parenchimi riccamente vascolarizzati, in primis il fegato, dove le larve giungono attraverso il circolo portale.
Il metacestode, dopo aver raggiunto l'organo bersaglio , produce una cisti, composta da due diversi strati di membrane: la membrana proligera e quella chitinosa, circondate da parenchima epatico differenziato: il pericistio. L'evoluzione della cisti porta questa ad accrescersi e a generare cisti figlie (FASE 1). L' eccessiva produzione di sabbia idatidea o la risposta dell'ospite possono però portare al distacco e alla rottura delle membrane (FASE 2), e quindi alla morte del parassita stesso, dando luogo alla solidificazione e calcificazione delle pareti della cisti (FASE3).
I sintomi legati all'infezione parassitaria, quando presenti, sono dovuti all'accrescimento della cisti stessa che porta a compressione meccanica degli organi generando ad esempio dolore sordo e gravativo, senso di ripienezza o ittero. Come complicanze possono aversi manifestazioni allergiche anche gravi (shock anafilattico) dovute alla rottura della cisti, con diffusione di cisti figlie e materiale idatideo nelle vie biliari e/o peritoneo, e sovra-infezioni batteriche.
La diagnosi di idatidosi viene fatta attraverso le indagini strumentali (US, TC, RMN) associate al dosaggio del titolo anticorpale (IgG-ELISA), positivo nell'80% dei pazienti. La biopsia delle lesioni non è in genere indicata per l'alto rischio di reazione anafilattica.
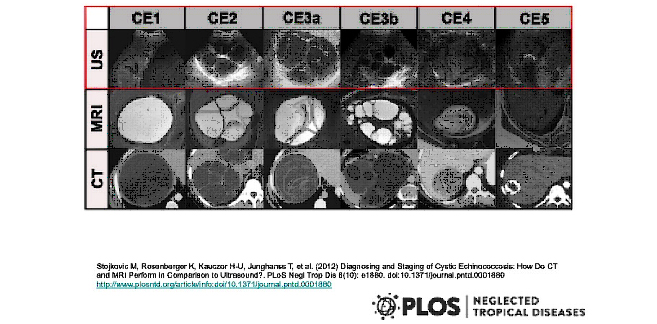
Attualmente l'ecografia è la tecnica più usata per la sua praticità, accuratezza diagnostica e basso costo, nello studio delle lesioni idatidee addominali perché permette non solo di identificare la sede, le dimensioni, i rapporti con l'albero vascolare e biliare, la contiguità con altri organi, ma anche di fare una corretta diagnosi differenziale con altre patologie e stabilire lo stadio della malattia (e di conseguenza quale trattamento attuare). Inoltre l'ecografia permette di eseguire un trattamento ecoguidato delle cisti o delle sue complicanze.
Entrano in diagnosi differenziale:
- Cisti complicata non parassitaria
- Ascesso, ematoma
- Cistoadenoma, angioma atipico, INF
- Aneurisma intraepatico
- Neoplasia necrotica (HCC, metastasi)
Nel 2003, la World Health Organization Informal Working Group on Echinococcosis (WHO-IWGE) ha proposto una classificazione basata sullo stato di attività delle cisti secondo l'aspetto ecografico :
- Cisti di incerta eziologia ( CL )
- Cisti di echinococco attiva (CE1, CE2),
- Cisti di transizione (CE3a, CE3b),
- Cisti inattive (CE4, CE5)
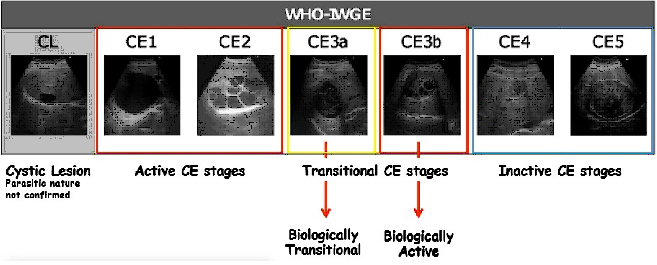
CL- Cystic lesion: la cui natura parassitaria non è confermata. Sono lesioni uniloculari, senza una parete visibile, a contenuto anecogeno. La diagnosi differenziale con le cisti displasiche risulta impossibile con il solo imaging, per questo i test sierologici o la biopsia possono aiutare a discriminare l'idatidosi da una cisti semplice. GRUPPO 1 – CISTI SICURAMENTE FERTILI (pazienti da sottoporre a terapia):
TERAPIA
Non esiste un trattamento standard dell'echinococcosi cistica, ad oggi infatti si dispone di tre diverse opzioni terapeutiche: il trattamento chirurgico, chemioterapico e percutaneo. In genere per le cisti inattive appartenenti alle categorie CE4 e CE5 non complicate, si preferisce attuare il cosiddetto watch and wait, ovvero l'osservazione clinica delle lesioni nel tempo. Ogni caso però andrebbe valutato in maniera individuale, a seconda del tipo di cisti, le dimensioni, la loro sede e le condizioni cliniche del paziente.
Approccio chirurgico: consiste nella resezione della cisti e del pericistio. Trova indicazione nel trattamento di cisti di grosse dimensioni, o in stretto contatto con strutture vascolari o biliari, nelle cisti infette, e nelle localizzazioni extra-epatiche. Per alcuni rimane il trattamento di prima scelta, anche se gravato da elevata mortalità (30%). Talvolta possono aversi delle recidive di malattia.
Approccio medico: composti benzoimidazolici (Albendazolo 10-15 mg/Kg/die a cicli mensili oppure terapia consecutiva per 3-6 mesi, o Mebendazolo). La terapia medica porta a remissione completa della cisti nel 70% dei casi, ma è gravata nel 30% dei casi da effetti collaterali anche gravi, come aplasia midollare e tossicità epatica grave. I composti benzimidazolici possono essere utilizzati nel pre-operatorio, per ridurre la pressione a livello della cisti e facilitare la sua rimozione durante l'intervento chirurgico, inoltre limitano la diffusione secondaria durante la procedura. Terapia percutanea:
- PAIR: tecnica ecoguidata (puntura, aspirazione, introduzione, riaspirazione), che prevede l'aspirazione del liquido cistico e la successiva introduzione nella cisti di agenti scolicidi (alcool etilico a 95° o soluzione salina ipertonica al 20%) e la sua riaspirazione. Complicanze: shock anafilattico, disseminazione secondaria, colangite chimica.
- PEI (puntura, aspirazione, iniezione): tecnica ecoguidata che permette l'introduzione dell'alcool etilico a 95° senza riaspirarlo, associato a terapia orale con Albendazolo o Mebendazolo (riducono il rischio di disseminazione peritoneale secondaria alla procedura).
Bibliografia
- Brunetti, E., Kern, P., & Vuitton, D. A. (2010). Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Tropica. http://doi.org/10.1016/j.actatropica.2009.11.001
- Caremani, M., Lapini, L., Tacconi, D., Giorni, P., Corradini, S., & Giaccherini, R. (2007). Sonographic management of complicated cystic echinococcosis. Journal of Ultrasound, 10(4), 179–185. http://doi.org/10.1016/j.jus.2007.09.005
- Caremani, M., Maestrini, R., Occhini, U., Sassoli, S., Accorsi, A., Giorgio, A., & Filice, C. (1993). Echographic epidemiology of cystic hydatid disease in Italy. European Journal of Epidemiology, 9(4), 401–404. http://doi.org/10.1007/BF00157397
- Da Silva, A. M. (2003). Hydatid cyst of the liver - Criteria for the selection of appropriate treatment. In Acta Tropica (Vol. 85, pp. 237–242). https://doi.org/10.1016/S0001-706X(02)00271-1
- Filice C, Brunetti E, Caremani M. Terapia delle formazioni cistiche: In: Trattato Italiano di Ecografia; Editrice Poletto: 1993: 1006-1019
- Filice, C., Pirola, F., Brunetti, E., Dughetti, S., Strosselli, M., & Foglieni, C. S. (1990). A new therapeutic approach for hydatid liver cysts. Aspiration and alcohol injection under sonographic guidance. Gastroenterology, 98(5 PART 1), 1366–1368. http://doi.org/10.1016/0016-5085(90)90358-8
- Gharbi, H. A., Hassine, W., Brauner, M. W., & Dupuch, K. (1981). Ultrasound examination of the hydatic liver. Radiology, 139(2), 459–463. http://doi.org/10.1148/radiology.139.2.7220891
- Group, I. W., Group, W., Tanner, C. E., Craig, P. S., Gerami, S., Emirates, U. A., … Zoonoses, P. (1996). Guidelines for treatment of cystic and alveolar echinococcosis in humans. WHO Informal Working Group on Echinococcosis. Bulletin of the World Health Organization, 74(3), 231–42. http://doi.org/10.1016/J.JHEP.2008.03.023
- Junghanss, T., da Silva, A. M., Horton, J., Chiodini, P. L., & Brunetti, E. (2008). Clinical management of cystic echinococcosis: state of the art, problems, and perspectives. The American Journal of Tropical Medicine and Hygiene, 79(3), 301–11. Retrieved from http://www.ncbi.nlm.nih.gov/pubmed/18784219
- Nabarro, L. E., Amin, Z., & Chiodini, P. L. (2015). Current management of cystic echinococcosis: A survey of specialist practice. Clinical Infectious Diseases, 60(5), 721–728. http://doi.org/10.1093/cid/ciu931
- Stojkovic, M., Zwahlen, M., Teggi, A., Vutova, K., Cretu, C. M., Virdone, R., … Junghanss, T. (2009). Treatment response of cystic echinococcosis to benzimidazoles: A systematic review. PLoS Neglected Tropical Diseases, 3(9). https://doi.org/10.1371/journal.pntd.0000524 12. WHO Informal Working Group.International classification of ultrasound images in cystic echinococcosis for application in clinical and field epidemiological settings. Acta Trop. 2003 Feb;85(2):253-61.
